Детский подолог необходим при вросших ногтях, грибковых поражениях кожи и ногтевых пластин, болезненных мозолях, бородавках на подошвах, а также при жалобах ребёнка на дискомфорт при ходьбе и видимых изменениях походки. Специалист занимается диагностикой и лечением патологий стоп и ногтей у детей с рождения до 18 лет, используя методы, которые отличаются от взрослой подологии из-за особенностей роста и формирования костно-мышечного аппарата. В статье рассмотрены конкретные симптомы, требующие консультации, возрастные нормы развития стопы, современные методы диагностики и коррекции, а также критерии выбора правильной обуви для профилактики деформаций.
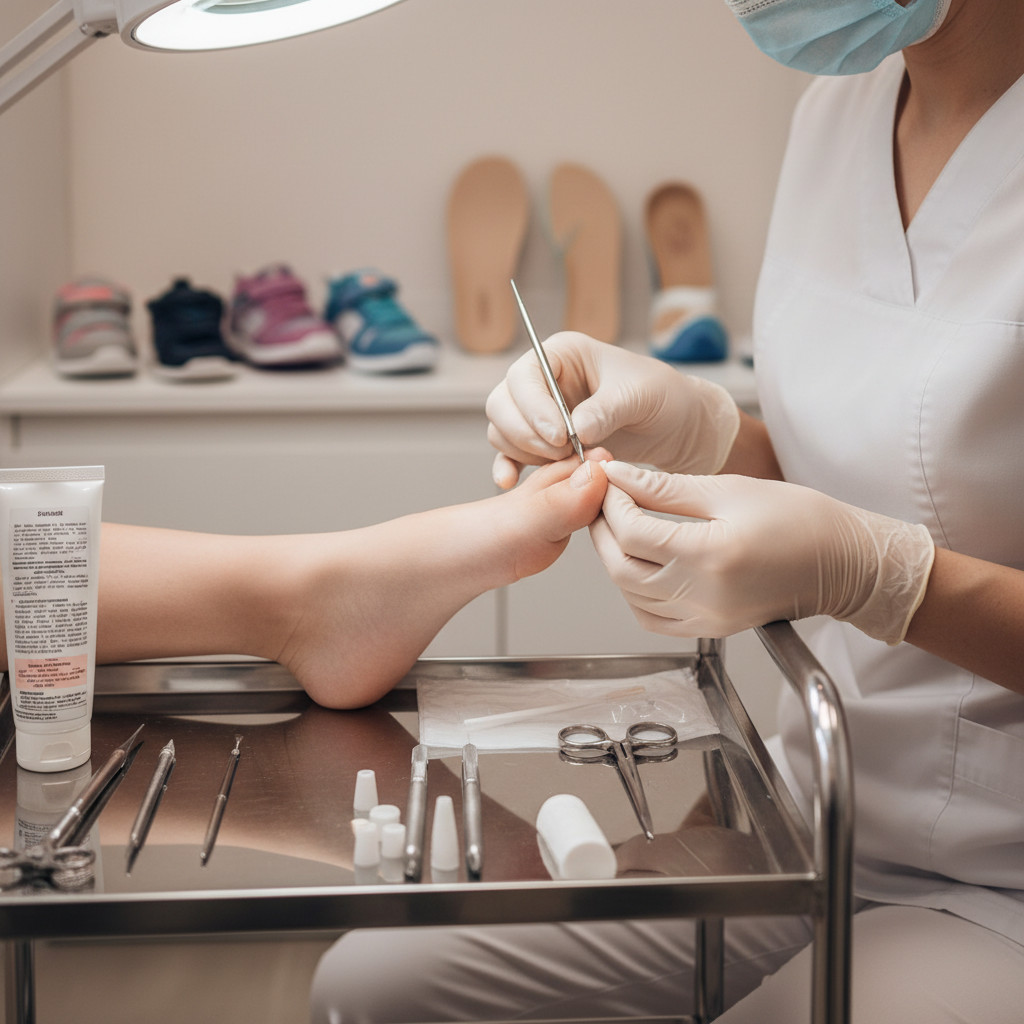
Что такое детская подология и чем занимается детский подолог
Детская подология — раздел медицины, специализирующийся на диагностике и лечении патологий стоп и ногтевых пластин у пациентов от рождения до 18 лет. Детский подолог работает с проблемами, которые отличаются от взрослых случаев из-за анатомических особенностей: у ребёнка ногтевая пластина мягче и легче деформируется в тесной обуви, кожа стопы тоньше и чувствительнее к механическим повреждениям, а повышенная влажность из-за активности создаёт благоприятную среду для грибковых инфекций.
Специалист занимается медицинской обработкой вросших ногтей, коррекцией ногтевых пластин с использованием титановых нитей или скоб, лечением грибковых поражений стоп и ногтей, удалением мозолей и натоптышей щадящими методами, терапией подошвенных бородавок. Детский подолог также консультирует родителей по выбору правильной обуви, обучает домашнему уходу за стопами и даёт рекомендации по профилактике деформаций.
Работа строится на безболезненных техниках, адаптированных к возрастной психологии: процедуры проводятся быстро, без травматизации тканей, с учётом страха ребёнка перед медицинскими манипуляциями. Например, при вросшем ногте специалист освобождает край пластины без разрезов, устанавливает коррекционную систему за 15–20 минут, что позволяет ребёнку вернуться к обычной активности в тот же день.
По данным российских подологических центров, около 65% обращений родителей с детьми связаны с вросшими ногтями и грибковыми инфекциями, возникшими из-за ношения некачественной обуви или несоблюдения гигиены стоп.
Детский подолог не занимается коррекцией плоскостопия или косолапости — это компетенция ортопеда. Специалист фокусируется на состоянии кожи и ногтей, решая проблемы, которые влияют на комфорт при ходьбе и могут привести к хроническим воспалениям. В отличие от мастера педикюра, подолог имеет медицинское образование и право проводить лечебные процедуры, включая назначение противогрибковых препаратов и обработку инфицированных тканей.
Отличия детского подолога от ортопеда и дерматолога
Детский подолог, ортопед и дерматолог работают с разными аспектами здоровья стоп, и их компетенции пересекаются лишь частично. Ортопед диагностирует и лечит деформации костно-мышечного аппарата: плоскостопие, косолапость, вальгусную или варусную установку стоп, подбирает ортопедические стельки и назначает физиотерапию. Дерматолог специализируется на кожных заболеваниях всего тела, включая стопы, но редко углубляется в специфику ногтевых патологий и механических повреждений, характерных для этой зоны.
Подолог занимается локальными проблемами кожи и ногтей стоп: вросшими ногтями, мозолями, натоптышами, трещинами, грибковыми инфекциями, бородавками. Специалист проводит медицинскую обработку, устанавливает коррекционные системы для ногтей, удаляет гиперкератоз (утолщённую кожу) без травматизации здоровых тканей. В России официально нет отдельной специальности «подолог» — эту роль выполняют врачи с сертификатами по дерматологии или хирургии, прошедшие дополнительное обучение по подологии.
| Критерий | Детский подолог | Ортопед | Дерматолог |
|---|---|---|---|
| Зона ответственности | Кожа и ногти стоп | Кости, суставы, мышцы стоп и голеней | Кожные заболевания всего тела |
| Типичные проблемы | Вросший ноготь, мозоли, грибок, бородавки | Плоскостопие, косолапость, деформации | Экзема, псориаз, аллергические реакции |
| Методы лечения | Коррекция ногтей, обработка гиперкератоза, противогрибковая терапия | Стельки, физиотерапия, ЛФК, хирургия | Мази, системные препараты, дерматоскопия |
| Длительность эффекта | Быстрое решение локальной проблемы (1–3 визита) | Долгосрочная коррекция (месяцы или годы) | Зависит от заболевания (от недель до хронического наблюдения) |
Часто специалисты работают совместно: ортопед может направить к подологу для устранения мозолей, возникших из-за неправильной постановки стопы, а подолог — к дерматологу для углублённой диагностики грибковой инфекции с взятием соскоба и назначением системной терапии. Такая мультидисциплинарная модель позволяет устранить не только симптом, но и первопричину проблемы.
Нужен ли подолог, если есть ортопед?
Ортопед не занимается медицинской обработкой вросших ногтей или удалением мозолей — его задача коррекция деформаций скелета. Подолог решает задачи, которые требуют точечного вмешательства и знания анатомии ногтевых пластин. Например, при плоскостопии ортопед назначит стельки, но если из-за неправильной обуви возник натоптыш с болевым синдромом, потребуется подолог для безопасного удаления уплотнения.

При каких симптомах ребёнку нужна консультация подолога
Консультация подолога необходима при изменении цвета, формы или структуры ногтевой пластины, покраснении или отёке ногтевого валика, появлении болезненных уплотнений на коже стоп, трещинах на пятках, повышенной потливости с неприятным запахом, образовании бородавок на подошвах. Эти симптомы указывают на развитие патологических процессов, которые без лечения переходят в хроническую форму и снижают качество жизни ребёнка.
Вросший ноготь — одна из наиболее частых причин обращения. Признаки: край ногтевой пластины врастает в боковой валик, кожа краснеет, появляется отёк, при надавливании возникает резкая боль, из-под валика может выделяться сукровица или гной. У детей проблема развивается быстро — за 5–7 дней из-за узкой обуви или неправильной стрижки ногтей. Игнорирование симптома приводит к формированию грануляционной ткани («дикого мяса»), которая требует более сложного лечения.
Грибковые инфекции проявляются утолщением или расслоением ногтя, изменением цвета пластины на жёлтый или серый, шелушением кожи между пальцами, зудом, трещинами в межпальцевых складках. У детей грибок часто развивается после посещения общественных бассейнов, спортивных залов или при ношении синтетической обуви, которая не пропускает воздух. Подолог проводит осмотр, направляет на соскоб для подтверждения диагноза, назначает противогрибковые средства и даёт рекомендации по обработке обуви.
Мозоли и натоптыши у детей формируются из-за трения или давления обуви «на вырост», неравномерного распределения нагрузки при неправильной постановке стопы, длительного ношения кроссовок без сменной обуви в школе. Детская кожа реагирует быстрее взрослой: уплотнение может появиться за неделю интенсивных занятий спортом. Подолог удаляет образование специальными инструментами, не травмируя здоровую кожу, и выявляет причину для предотвращения рецидива.
Подошвенные бородавки отличаются от мозолей тёмными точками в центре, болезненностью при сжатии (а не при прямом надавливании), прерыванием кожного рисунка. Образования вызываются вирусом папилломы человека и без лечения распространяются на соседние участки. Подолог определяет тип образования, назначает криодеструкцию, лазерное удаление или химическую обработку в зависимости от глубины и размера бородавки.
Трещины на пятках у ребёнка — сигнал о недостаточной гигиене, ношении открытой обуви в холодное время года или начальной стадии грибковой инфекции. Глубокие трещины болезненны при ходьбе, кровоточат, становятся входными воротами для инфекций. Подолог обрабатывает трещины, удаляет гиперкератоз вокруг повреждения, рекомендует заживляющие средства и корректирует уход.
Повышенная потливость стоп (гипергидроз) в сочетании с неприятным запахом требует исключения грибковой инфекции и бактериального заражения. Подолог оценивает состояние кожи, назначает антисептические ванночки, рекомендует специальные дезодоранты для стоп и консультирует по выбору дышащей обуви из натуральных материалов.
Согласно статистике российских подологических центров, 40% случаев вросших ногтей у детей возникают из-за обуви меньшего размера или слишком узкой в носовой части, 30% — из-за неправильной техники стрижки ногтей родителями, 20% — из-за генетической предрасположенности к утолщённым ногтевым пластинам.
Обращение к специалисту оправдано при любом дискомфорте, который длится более 3–5 дней, изменении внешнего вида стоп или ногтей, жалобах ребёнка на боль при ходьбе. Ранняя диагностика предотвращает переход проблемы в хроническую стадию и сокращает время лечения с нескольких месяцев до 1–2 визитов.
Изменения ногтевых пластин и кожи стоп
Патологические изменения ногтей и кожи стоп у детей проявляются в виде деформации пластины, изменения цвета, толщины и структуры, появления пятен, борозд, отслоения от ложа, а также шелушения, трещин или уплотнения кожных покровов. Эти симптомы сигнализируют о грибковых инфекциях, травмах, дефиците витаминов, системных заболеваниях или неправильном уходе.
Изменение цвета ногтевой пластины — один из наиболее заметных признаков проблемы. Жёлтый оттенок почти всегда указывает на онихомикоз (грибковое поражение) или псориаз, реже — на патологии печени с нарушением обмена билирубина, заболевания лимфатической или эндокринной системы. Белые пятна или полосы появляются при дефиците цинка, кальция, механических микротравмах ногтевого матрикса — зоны роста ногтя у основания пластины. Синий или фиолетовый цвет под ногтем свидетельствует о гематоме после ушиба: кровь скапливается под пластиной, постепенно меняя оттенок от чёрно-синего до жёлтого по мере рассасывания.
Деформации ногтей у детей классифицируются по характеру изменений. Продольные борозды (вертикальные полосы от основания к краю) возникают при дефиците витаминов группы B, цинка, железа или магния, а также при повреждении матрикса. Если борозды сочетаются с потерей блеска и ломкостью, это может указывать на хронические заболевания дыхательных путей, железодефицитную анемию или красный плоский лишай. Поперечные борозды (горизонтальные углубления) формируются после перенесённых инфекций с высокой температурой, сильного стресса или длительного приёма антибиотиков — рост ногтя временно замедляется, образуя вмятину.
- Онихолизис
- Отслоение ногтевой пластины от ложа, начинающееся со свободного края. У детей развивается из-за грибковой инфекции, травмы, псориаза или контакта с агрессивными химическими веществами (средства для чистки, растворители).
- Койлонихия
- Вогнутая форма ногтя по типу «ложки». Встречается при железодефицитной анемии, когда гемоглобин падает ниже 90 г/л, а также при системных заболеваниях соединительной ткани.
- Онихогрифоз
- Утолщение и искривление ногтевой пластины, напоминающее птичий коготь. У детей возникает после травмы матрикса, при грибковых инфекциях или врождённых аномалиях развития.
Изменения кожи стоп у детей включают гиперкератоз (избыточное утолщение рогового слоя), трещины, шелушение, потливость с неприятным запахом, покраснение и отёчность. Гиперкератоз на пятках формируется из-за ношения открытой обуви без задника, хождения босиком по твёрдым поверхностям или недостаточного увлажнения кожи. У детей с избыточным весом нагрузка на стопы выше, что ускоряет образование огрубевшей кожи.
Трещины на пятках и между пальцами — признак сухости кожи или начальной стадии грибковой инфекции. Глубокие трещины болезненны, кровоточат при ходьбе, становятся входными воротами для бактерий. Межпальцевые трещины в сочетании с белым налётом, зудом и шелушением указывают на микоз стоп — грибковое поражение, которое дети заражаются в бассейнах, спортивных залах или при ношении чужой обуви.
Согласно данным дерматологических исследований, у 15–20% детей младшего школьного возраста обнаруживаются признаки ониходистрофии — нарушения структуры ногтя, связанные с несбалансированным питанием (дефицит белка, витаминов A, E, группы B), а также с привычкой грызть ногти.
Шелушение кожи стоп возникает при атопическом дерматите, псориазе, контактной аллергии на материалы обуви (синтетические стельки, красители) или грибковых инфекциях. У детей с атопическим дерматитом кожа стоп сухая, склонная к растрескиванию, особенно в зимний период при низкой влажности воздуха в помещениях. Псориаз стоп проявляется красными бляшками с серебристыми чешуйками, локализующимися на подошвах и сопровождающимися зудом.
Повышенная потливость стоп (гипергидроз) в сочетании с неприятным запахом требует исключения грибковой или бактериальной инфекции. Бактерии рода Brevibacterium разлагают компоненты пота, выделяя летучие соединения с резким запахом. У детей гипергидроз провоцируется ношением синтетических носков, обуви из искусственной кожи, недостаточной гигиеной или эндокринными нарушениями.
Почему у ребёнка слоятся ногти на ногах?
Расслоение ногтевой пластины (онихошизис) возникает при дефиците кремния, кальция, серы, а также при частом контакте с водой или щелочными моющими средствами. У детей, занимающихся плаванием 3–5 раз в неделю, ногти размягчаются от хлорированной воды, теряют прочность и начинают слоиться. Коррекция включает приём витаминно-минеральных комплексов, обработку ногтей укрепляющими маслами (жожоба, миндальное) и защиту от агрессивных сред.

Боль, дискомфорт и нарушение походки
Боль в стопах и нарушение походки у детей развиваются при ортопедических деформациях (плоскостопие, вальгусная установка), травмах, воспалительных процессах (артрит, бурсит), врождённых аномалиях или местных проблемах (вросший ноготь, мозоли, бородавки). Ребёнок жалуется на усталость ног после ходьбы, отказывается от активных игр, прихрамывает, неуверенно ставит стопу или шаркает при движении.
Вросший ноготь вызывает резкую локальную боль в области бокового валика большого пальца, которая усиливается при надавливании, ношении закрытой обуви или длительной ходьбе. Ребёнок щадит больную ногу, переносит вес на здоровую стопу, из-за чего формируется асимметричная походка. Без лечения развивается воспаление с отёком, покраснением, выделением гноя, температура локально повышается.
Мозоли и натоптыши на подошвах создают дискомфорт при опоре на стопу: ребёнок жалуется, что «больно наступать», старается ходить на носочках или на внешней стороне стопы. Стержневая мозоль с корнем, уходящим вглубь тканей, даёт острую боль при каждом шаге, имитируя ощущение «гвоздя в подошве». Локализация — зоны максимального давления: под головками плюсневых костей, на пятке, на подушечках пальцев.
Подошвенные бородавки болезненны при сжатии стопы с боков (в отличие от мозолей, болящих при прямом давлении), прерывают кожный рисунок, имеют шероховатую поверхность с тёмными точками в центре — тромбированными капиллярами. Множественные бородавки, расположенные на опорных зонах, заставляют ребёнка менять походку, перераспределяя нагрузку на здоровые участки, что через 2–3 месяца приводит к вторичным деформациям стопы.
| Тип нарушения походки | Характерные признаки | Возможные причины |
|---|---|---|
| Шаркающая походка | Стопа волочится по полу, нет отрыва пятки | Мышечная слабость, неврологические нарушения, плоскостопие |
| «Утиная» походка | Переваливание с ноги на ногу, широко расставленные стопы | Врождённый вывих бедра, мышечная дистрофия, двусторонний вальгус |
| Прихрамывание | Укорочение фазы опоры на одну ногу, асимметрия шага | Травма, вросший ноготь, мозоль, артрит, разная длина ног |
| Ходьба на носочках | Отсутствие опоры на пятку, постоянное напряжение икроножных мышц | Укорочение ахиллова сухожилия, ДЦП, привычка, боль в пятке |
| Нескоординированная походка | Шаткость, заваливания в стороны, частые падения | Нарушения вестибулярного аппарата, неврологические патологии, слабость мышц |
Плоско-вальгусная деформация стоп — распространённая причина боли и изменения походки у дошкольников. Ребёнок опирается на внутренний край стопы, пятка отклоняется наружу, продольный свод уплощён. При ходьбе заметна неустойчивость, шаткость, частые спотыкания, задевания ногой за ногу. Через 20–30 минут активности появляется боль в стопах, голенях, коленях из-за неправильного распределения нагрузки. Дети быстро устают, просятся на руки, отказываются от длительных прогулок.
После физических нагрузок (бег, прыжки, подвижные игры) у детей с вальгусной деформацией возникают судороги в икроножных мышцах — болезненные непроизвольные сокращения, длящиеся от нескольких секунд до 2–3 минут. Механизм связан с перенапряжением мышц, компенсирующих нестабильность стопы.
Косвенный признак нарушения постановки стопы — неравномерный износ обуви. При вальгусной установке внутренняя сторона подошвы стирается значительно быстрее наружной, задник деформируется с заваливанием внутрь, верх обуви сминается. Степень износа коррелирует с выраженностью деформации: при лёгкой форме разница едва заметна, при тяжёлой — обувь изнашивается за 1–2 месяца ношения.
Исследования показывают, что у 65–75% детей школьного возраста диагностируется плоскостопие различной степени, которое без коррекции приводит к хронической боли в стопах, голенях, коленях и пояснице к подростковому возрасту.
Травмы стоп — переломы, вывихи, растяжения связок — дают острую боль, отёк, невозможность опоры на ногу, видимую деформацию. Даже после заживления может сохраняться остаточная болезненность при ходьбе в течение 2–4 недель, ребёнок щадит травмированную конечность, формируя компенсаторные нарушения походки. Если боль не проходит через месяц после травмы, требуется повторная консультация ортопеда для исключения неправильного сращения или повреждения хрящей.
Неудобная обувь — слишком узкая в носовой части, с жёсткими швами, без амортизации, на плоской подошве или высокой платформе — вызывает боль в стопах уже через 1–2 часа ношения. Дети жалуются на «усталость ног», натёртые мозоли, покраснение кожи в местах давления. Длительное ношение неправильной обуви приводит к деформациям пальцев (молоткообразная форма), уплощению сводов, хроническому воспалению суставов.
Когда боль в стопах требует срочного обращения к врачу?
Немедленная консультация ортопеда или травматолога необходима при острой боли с невозможностью наступить на ногу, видимой деформации стопы или пальцев, обширном отёке, изменении цвета кожи на синюшный или багровый, повышении температуры тела выше 38°C, выделении гноя из раны или около ногтя. Эти симптомы указывают на перелом, вывих, гнойное воспаление или тромбоз, требующие неотложного лечения.
Частые проблемы стоп в детском возрасте
Наиболее распространённые патологии стоп у детей включают вросший ноготь (40% обращений), грибковые инфекции кожи и ногтей (25%), плоско-вальгусную деформацию (65–75% школьников), мозоли и натоптыши (30%), подошвенные бородавки (15%), гипергидроз с неприятным запахом (10%). Каждая проблема имеет специфические факторы риска, механизм развития и требует индивидуального подхода к лечению.
Плоско-вальгусная установка стоп — деформация, при которой продольный свод уплощён, пятка отклонена наружу, а опора смещается на внутренний край. Патология становится заметной к 1,5–2 годам, когда ребёнок начинает активно ходить, и окончательно формируется к 4 годам. Причины включают наследственную предрасположенность (слабость соединительной ткани), избыточный вес, малоподвижный образ жизни, отсутствие ходьбы босиком по неровным поверхностям (песок, галька, трава), ношение обуви без супинатора или на плоской подошве.
Без коррекции вальгусная деформация прогрессирует: к школьному возрасту развивается устойчивое плоскостопие, нарушается осанка (компенсаторное искривление позвоночника), появляется хроническая боль в ногах и спине. Лечение включает ношение ортопедических стелек с выраженным супинатором, лечебную физкультуру для укрепления мышц свода (захват пальцами ног мелких предметов, ходьба на наружном крае стопы), массаж, физиотерапию. При тяжёлых формах показана ортопедическая обувь с жёстким задником и боковой поддержкой.
Вросший ноготь (онихокриптоз) развивается, когда боковой край ногтевой пластины врастает в мягкие ткани околоногтевого валика, вызывая воспаление, боль, отёк, гнойные выделения. У детей провоцирующие факторы — обувь меньшего размера или узкая в носовой части (40% случаев), неправильная техника стрижки ногтей родителями с закруглением углов (30%), генетическая предрасположенность к утолщённым или искривлённым ногтям (20%), грибковые инфекции, деформирующие пластину (10%).
Проблема развивается быстро — за 5–7 дней от первых симптомов (покраснение, лёгкая болезненность) до выраженного воспаления с гнойным отделяемым. Игнорирование приводит к формированию грануляционной ткани («дикого мяса») — разрастанию воспалённых тканей, покрывающих вросший край. На этой стадии требуется хирургическое вмешательство: частичное удаление ногтевой пластины или резекция части матрикса для предотвращения рецидивов.
Грибковые инфекции (микозы) стоп и ногтей у детей встречаются реже, чем у взрослых, но их распространённость растёт из-за посещения общественных бассейнов, спортивных секций, использования чужой обуви. Возбудители — дерматофиты (Trichophyton rubrum, Trichophyton mentagrophytes), дрожжевые грибы рода Candida. Заражение происходит при контакте с заражёнными поверхностями (коврики в душе, деревянные настилы в саунах) при наличии микротравм кожи и влажной среды.
Симптомы микоза стоп: шелушение и покраснение кожи между пальцами, трещины в межпальцевых складках, зуд, белый налёт, неприятный запах. Онихомикоз (грибок ногтей) проявляется изменением цвета пластины на жёлтый или серо-коричневый, утолщением, расслоением, отделением от ложа. Без лечения инфекция распространяется на соседние ногти и кожу, становится источником заражения для членов семьи.
Мозоли и натоптыши формируются как защитная реакция кожи на постоянное трение или давление. У детей образуются за 1–2 недели интенсивной нагрузки (начало занятий спортом, ношение новой обуви «на вырост»). Локализация — зоны максимального контакта с обувью: пятка, боковая поверхность большого пальца, подушечки под пальцами. Мягкая мозоль между пальцами появляется от трения пальцев друг о друга при узкой обуви, часто инфицируется из-за постоянной влажности.
Подошвенные бородавки (веррукозные образования) вызываются вирусом папилломы человека (ВПЧ) типов 1, 2, 4. Заражение происходит в бассейнах, раздевалках, душевых при ходьбе босиком по заражённым поверхностям. Инкубационный период — от 2 недель до 6 месяцев. Образования плотные, с шероховатой поверхностью, тёмными точками в центре, растут вглубь тканей, болезненны при сжатии стопы. Склонны к множественному распространению: из одной материнской бородавки за 3–6 месяцев формируются 5–10 дочерних.
Гипергидроз (повышенная потливость) стоп развивается из-за незрелости системы терморегуляции у детей, ношения синтетических носков и обуви из искусственных материалов, избыточного веса, эндокринных нарушений (гипертиреоз, сахарный диабет). Постоянная влажность создаёт благоприятную среду для размножения бактерий (Brevibacterium, Staphylococcus), разлагающих компоненты пота с образованием летучих соединений с резким неприятным запахом.
По данным ортопедических клиник, 80% случаев деформации стоп у детей можно предотвратить правильным подбором обуви (натуральные материалы, жёсткий задник, супинатор, запас по длине 0,5–1 см), регулярными упражнениями для укрепления мышц свода и ограничением времени ношения кроссовок до 4–5 часов в день.
Редкие, но серьёзные проблемы включают подногтевую меланому — злокачественную опухоль, проявляющуюся тёмной полосой под ногтем, не связанной с травмой, увеличивающейся в размерах. Статистика показывает рост случаев подногтевой меланомы в детском возрасте, что требует онкологической настороженности при любых стойких изменениях цвета ногтя.
Как отличить бородавку от мозоли у ребёнка?
Бородавка имеет шероховатую поверхность с тёмными точками (тромбированные капилляры), прерывает кожный рисунок, болезненна при сжатии стопы с боков, но не при прямом надавливании. Мозоль гладкая или слегка блестящая, сохраняет кожный рисунок, болит при прямом давлении, имеет чёткие границы. Для точной диагностики подолог осматривает образование под увеличением (дерматоскопия), при необходимости проводит биопсию.
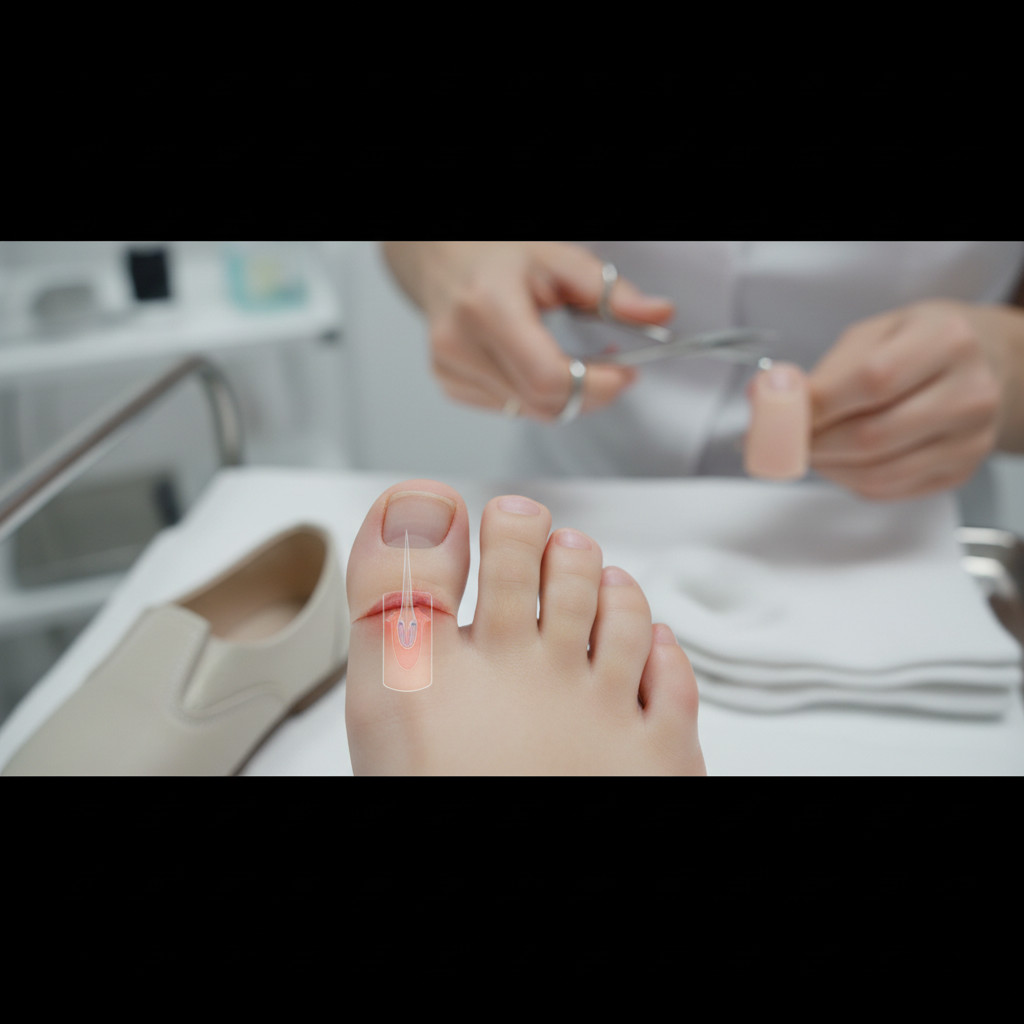
Вросший ноготь у детей: причины и механизм развития
Онихокриптоз (вросший ноготь) возникает, когда боковой или передний край ногтевой пластины проникает в мягкие ткани околоногтевого валика, вызывая механическое повреждение, воспаление и формирование грануляционной ткани. У детей механизм развития отличается от взрослых из-за повышенной эластичности ногтевых пластин и мягкости окружающих тканей, что делает стопы более уязвимыми к деформации при внешнем давлении.
Неправильный уход за ногтями — причина 90% случаев онихокриптоза у детей. Распространённая ошибка родителей — слишком глубокое закругление углов ногтя, создающее острые выступы, которые при росте внедряются в валик. Правильная техника предполагает прямое срезание свободного края с оставлением углов на 1–2 мм выступающими за край пальца. Стрижка ногтей сразу после ванны, когда пластины размягчены и податливы, снижает риск расслоения и образования заусенцев.
Механическое сдавливание стопы — вторая по значимости причина. У грудничков врастание провоцируют тесные ползунки, носочки с тугой резинкой, сдавливающей пальцы, положение на животе во время сна с поджатыми стопами. У детей старшего возраста проблема связана с обувью меньшего размера (запас должен составлять 0,5–1 см), узкой в носовой части, с жёстким внутренним швом, давящим на ногтевой валик.
- Матрикс ногтя
- Зона роста ногтевой пластины, расположенная под кожей у основания ногтя. При травме или воспалении матрикса нарушается направление роста ногтя, он начинает расти вбок или скручиваться.
- Грануляционная ткань
- Избыточная воспалительная ткань, образующаяся в месте хронической травмы. Выглядит как красный, легко кровоточащий нарост, покрывающий вросший край. Формируется через 2–3 недели без лечения.
- Панариций
- Гнойное воспаление тканей пальца, развивающееся как осложнение вросшего ногтя. Сопровождается пульсирующей болью, отёком всего пальца, повышением температуры тела, требует антибиотикотерапии.
Генетическая предрасположенность определяет форму ногтевой пластины, её толщину и направление роста. При наследственной склонности к утолщённым ногтям (онихогрифоз) или врождённой ширине ногтевого ложа меньше ширины пластины риск врастания повышается в 3–4 раза независимо от качества ухода. Дети с такой особенностью требуют профилактических визитов к подологу каждые 4–6 месяцев для контроля формы пластины.
Плоскостопие и вальгусная деформация стоп нарушают биомеханику ходьбы: большой палец принимает на себя избыточную нагрузку, околоногтевой валик хронически сдавливается, отекает, увеличивается в размерах. Отёкшие ткани начинают давить на боковые края ногтя, замедляют его рост по краям и провоцируют врастание. У детей школьного возраста с плоскостопием онихокриптоз развивается в 45–50% случаев.
Грибковые инфекции изменяют структуру ногтя: пластина утолщается, деформируется, теряет эластичность, приобретает неправильную форму роста. Онихомикоз на ранней стадии проявляется лишь изменением цвета, но через 2–3 месяца утолщённый край начинает давить на валик. Сочетание грибка и врастания требует комплексного лечения: противогрибковая терапия длится 3–6 месяцев, коррекция ногтя — параллельно.
| Стадия онихокриптоза | Клинические проявления | Сроки развития | Подход к лечению |
|---|---|---|---|
| I стадия (начальная) | Лёгкое покраснение валика, умеренная боль при надавливании, отёк отсутствует | 1–3 дня | Коррекция техники стрижки, тампонада ватным жгутом, смена обуви |
| II стадия (воспалительная) | Выраженный отёк, краснота, острая боль, выделение сукровицы | 5–7 дней | Установка корректирующей скобы, антисептическая обработка, при инфекции — антибиотики |
| III стадия (грануляционная) | Разрастание «дикого мяса», гнойные выделения, деформация валика | 2–4 недели | Хирургическое удаление грануляций, частичная резекция пластины или матрикса |
Дефицит витаминов (A, E, группы B) и микроэлементов (кальций, цинк, селен) приводит к истончению и расслоению ногтевой пластины, образованию заусенцев на свободном крае, которые при росте внедряются в валик. У детей с рахитом ногти мягкие, легко деформируются в обуви, принимая искривлённую форму. Авитаминоз диагностируется у 15–20% детей с рецидивирующим онихокриптозом.
Избыточный вес увеличивает нагрузку на стопы, усиливает потоотделение, создаёт постоянное сдавливание пальцев при ходьбе. Мягкие ткани валика у детей с ожирением отёчные, рыхлые, легко травмируются краем ногтя. Снижение массы тела на 5–10% уменьшает риск рецидива врастания после лечения на 60–70%.
Исследования показывают, что у детей, занимающихся футболом, балетом, гимнастикой более 3 раз в неделю, онихокриптоз развивается в 2,5 раза чаще из-за постоянной микротравматизации пальцев в спортивной обуви и повышенной нагрузки на передний отдел стопы.
Травмы пальцев — удары, падение тяжестых предметов, защемление — повреждают матрикс ногтя или ногтевое ложе, нарушая направление роста пластины. Даже если внешне травма зажила, через 3–6 месяцев (время полного обновления ногтя большого пальца) может проявиться деформация с врастанием. После травмы необходим контрольный осмотр подолога через 2–3 месяца.
Можно ли вылечить вросший ноготь у ребёнка дома?
На I стадии (лёгкое покраснение без гноя) возможны домашние меры: тёплые ванночки с содой или морской солью (1 столовая ложка на литр воды) по 10–15 минут 2 раза в день, подкладывание тонкого ватного жгутика под вросший край после размягчения. Если улучшения нет через 3–4 дня или появился гной, требуется консультация специалиста. Самостоятельные попытки вырезать вросший край опасны: высокий риск инфицирования, повреждения матрикса с формированием стойкой деформации.
Грибковые инфекции стоп и ногтей
Онихомикоз (грибковое поражение ногтей) и микоз стоп у детей вызываются дерматофитами родов Trichophyton и Epidermophyton (80–85% случаев), дрожжевыми грибами Candida (10–12%), плесневыми грибами Aspergillus, Fusarium (3–5%). Инфекция развивается при сочетании трёх факторов: контакт с возбудителем, наличие микротравм кожи (трещины, ссадины, потёртости) и влажная тёплая среда, благоприятная для размножения грибов.
Пути заражения детей включают прямой контакт с заражённым человеком (чаще в семье от родителей или старших родственников), непрямой контакт через общие предметы (полотенца, тапочки, носки, коврики в ванной), хождение босиком в общественных местах (бассейны, раздевалки спортивных секций, душевые в лагерях). Споры грибов сохраняют жизнеспособность на деревянных и резиновых поверхностях до 12 месяцев, на текстильных материалах — до 6 месяцев.
У детей иммунная система активнее противостоит грибковым инфекциям, чем у взрослых, поэтому онихомикоз в детском возрасте развивается реже (5–8% против 25–30% у взрослых). Предрасполагающие факторы: эндокринные нарушения (сахарный диабет, гипотиреоз), иммунодефицитные состояния (ВИЧ, приём иммуносупрессоров), хронические заболевания кожи (псориаз, экзема), сосудистые патологии с нарушением кровоснабжения стоп.
Клинические формы микоза стоп различаются по локализации и характеру поражения. Межпальцевая форма — наиболее частая у детей: шелушение, мацерация (размокание) кожи между 3–4 и 4–5 пальцами, трещины, зуд, белый налёт, неприятный кислый запах. При отсутствии лечения через 2–4 недели инфекция распространяется на подошву и ногти.
Сквамозная форма проявляется диффузным шелушением подошв без воспаления, сухостью кожи, лёгким зудом. Дети часто не жалуются, родители принимают симптомы за сухость кожи или авитаминоз. Гиперкератотическая форма характеризуется утолщением рогового слоя на подошвах, образованием болезненных трещин на пятках, усилением кожного рисунка. Дисгидротическая форма (редкая у детей) — появление пузырьков на сводах стоп, сильный зуд, после вскрытия — эрозии и мокнутие.
- Дистальный онихомикоз
- Поражение начинается со свободного края ногтя: появляется жёлто-серое пятно, пластина утолщается, край становится ломким, слоится. Процесс медленно (6–12 месяцев) распространяется к основанию.
- Проксимальный онихомикоз
- Редкая форма, начинающаяся от основания ногтя (зона лунки). Характерна для иммунодефицитных состояний, прогрессирует быстро — за 2–3 месяца поражает всю пластину.
- Поверхностный белый онихомикоз
- Белые пятна на поверхности ногтя, не затрагивающие глубокие слои. Легче всего поддаётся лечению местными препаратами за 1–2 месяца.
- Тотальная дистрофия
- Конечная стадия: ноготь полностью разрушен, утолщён до 3–5 мм, серо-жёлтого цвета, отслаивается от ложа. Требует длительного лечения (6–12 месяцев) с возможным удалением пластины.
Диагностика грибковой инфекции у детей включает осмотр под лампой Вуда (грибы дают зелёное свечение), микроскопическое исследование соскоба с поражённого участка (обнаруживают мицелий и споры грибов), посев на питательные среды для определения вида возбудителя и чувствительности к противогрибковым препаратам. Результаты микроскопии готовы через 1–2 дня, посева — через 7–14 дней.
Лечение онихомикоза у детей младше 12 лет ограничено из-за токсичности системных антимикотиков. Применяют наружные средства: противогрибковые лаки (аморолфин, циклопирокс) наносят на очищенную пластину 1–2 раза в неделю в течение 6–12 месяцев, кремы и мази (тербинафин, клотримазол) — 1–2 раза в день на кожу стоп курсом 4–8 недель. Аппаратная чистка поражённого ногтя подологом ускоряет выздоровление: удаление поражённых слоёв улучшает проникновение препаратов в 3–4 раза.
При тяжёлых формах с поражением более 50% площади ногтя или множественном онихомикозе детям старше 12 лет назначают системные антимикотики: тербинафин в дозе 125–250 мг/сутки (в зависимости от веса) курсом 6–12 недель, флуконазол 150 мг 1 раз в неделю в течение 6–9 месяцев. Системная терапия требует контроля функции печени (анализы крови) каждые 4–6 недель.
Исследования эффективности лечения онихомикоза у детей показывают, что комбинация аппаратной чистки, местных и системных препаратов даёт клиническое выздоровление в 85–92% случаев за 6–9 месяцев, тогда как монотерапия местными средствами — лишь в 35–40% за тот же период.
Профилактика грибковых инфекций у детей включает индивидуальные полотенца и тапочки для каждого члена семьи, ношение резиновых тапочек в бассейнах и душевых, ежедневную смену носков, выбор обуви из дышащих материалов, тщательное высушивание межпальцевых промежутков после мытья. При наличии грибка у родителей — профилактическая обработка стоп ребёнка противогрибковым кремом 1 раз в неделю, дезинфекция ванны хлорсодержащими средствами после каждого использования.
Как обрабатывать обувь ребёнка при грибковой инфекции?
Споры грибов в обуви сохраняются месяцами, вызывая повторное заражение. Обработка включает протирание внутренней поверхности обуви ватным тампоном, смоченным в 40% растворе уксусной кислоты или хлоргексидине, с последующим помещением обуви в герметичный пакет на 24 часа. Альтернатива — специальные противогрибковые спреи для обуви (с миконазолом, клотримазолом), УФ-сушилки с бактерицидным эффектом. Обработку проводят 1 раз в неделю в течение всего курса лечения. Стельки меняют каждые 2 недели или кипятят в течение 5 минут.

Мозоли, натоптыши и гиперкератоз
Гиперкератоз — избыточное ороговение и утолщение верхнего слоя кожи (эпидермиса) в ответ на постоянное механическое раздражение. У детей защитная реакция кожи формируется быстрее, чем у взрослых: мозоль образуется за 7–14 дней регулярного трения, натоптыш — за 3–4 недели постоянного давления. Механизм включает ускоренное деление клеток базального слоя эпидермиса, замедление слущивания ороговевших чешуек и их послойное наслоение.
Мозоли бывают мягкие (влажные) и твёрдые (сухие). Мягкая мозоль — пузырь с прозрачной или кровянистой жидкостью (серозный или геморрагический экссудат), образующийся при интенсивном кратковременном трении. У детей появляется через 2–4 часа ношения новой обуви, локализуется на пятке (задник), боковой поверхности большого пальца или мизинца (узкая носовая часть), тыльной стороне пальцев (жёсткие швы). Жидкость внутри пузыря — лимфа, просочившаяся из повреждённых капилляров при отслоении эпидермиса от дермы.
Твёрдая мозоль — ограниченное уплотнение кожи округлой формы с чёткими границами, желтовато-серого цвета, болезненное при надавливании. Формируется на месте нелеченой мягкой мозоли или при умеренном постоянном трении. У детей школьного возраста часто образуется на подушечках под 2–3 пальцами при ношении обуви на плоской подошве без амортизации.
Стержневая мозоль — разновидность твёрдой мозоли с глубоким корнем (стержнем), уходящим в дерму на 3–7 мм. Причины формирования стержня: хроническая травматизация одной точки (камешек или шов в обуви давит на одно место месяцами), инфицирование вирусом папилломы человека или грибами, инородное тело в коже (заноза). Стержневая мозоль даёт острую боль при ходьбе, имеет в центре тёмную точку — верхушку стержня.
| Тип образования | Локализация | Внешний вид | Болевой синдром |
|---|---|---|---|
| Мягкая мозоль | Пятка, боковые поверхности пальцев, между пальцами | Пузырь с жидкостью, покраснение вокруг | Острая боль при трении, уменьшается после прокола |
| Твёрдая мозоль | Подушечки пальцев, боковая поверхность большого пальца | Округлое уплотнение жёлто-серого цвета, чёткие границы | Умеренная боль при надавливании |
| Стержневая мозоль | Подошва, пятка (зоны максимального давления) | Уплотнение с тёмной точкой в центре | Резкая боль при каждом шаге, «гвоздь в подошве» |
| Натоптыш | Подошва, пятка (диффузное поражение) | Обширная зона огрубевшей кожи без чётких границ | Отсутствует или лёгкий дискомфорт |
Натоптыши — обширные участки гиперкератоза без чётких границ, чаще безболезненные, формирующиеся при равномерном длительном давлении. У детей образуются на подошвах при плоскостопии (неправильное распределение нагрузки), избыточном весе (повышенное давление на стопы), длительной ходьбе босиком по твёрдым поверхностям. Подошвенные натоптыши напоминают мозоли, но не болят при надавливании, имеют матовую поверхность, сохраняют кожный рисунок.
Пальцевые натоптыши располагаются на тыльной стороне межфаланговых суставов, формируются при молоткообразной деформации пальцев (пальцы согнуты, выступают вверх, трутся о верх обуви). У детей такая деформация развивается при ношении обуви «на вырост» более чем на 1,5 см или при постоянном подворачивании пальцев из-за слабости мышц стопы.
Диффузный гиперкератоз пяток проявляется утолщением кожи, образованием глубоких болезненных трещин, сухостью. У детей причины включают ношение открытой обуви без задника (босоножки, шлёпанцы) в тёплое время года, хождение босиком по асфальту или плитке, недостаточное увлажнение кожи, дефицит витаминов A и E. Трещины глубиной более 3 мм кровоточат, инфицируются, требуют медицинской обработки.
Факторы риска гиперкератоза у детей: плоскостопие и вальгусная деформация (65–70% случаев), избыточный вес (повышает нагрузку на стопы в 2–3 раза), повышенная потливость стоп (постоянная влажность размягчает кожу, она легче повреждается), грибковые инфекции (нарушают процесс ороговения), варикозное расширение вен (редко у детей, но встречается при врождённых патологиях сосудов), сахарный диабет (нарушение кровоснабжения и регенерации кожи).
Лечение мозолей зависит от типа и стадии. Мягкую мозоль-пузырь при размере менее 0,5 см оставляют нетронутой: жидкость рассасывается за 3–5 дней, кожа служит естественной защитой. При крупных пузырях (более 1 см) или расположении в зоне постоянного трения показан прокол: стерильной иглой делают отверстие у основания пузыря, выпускают жидкость, накладывают антисептическую повязку. Удалять покрышку пузыря нельзя — открытая рана инфицируется, заживает 10–14 дней вместо 3–5.
Твёрдые мозоли и натоптыши удаляет подолог аппаратным методом: специальными фрезами послойно снимают ороговевший слой, не травмируя здоровую кожу. Процедура безболезненна, занимает 15–30 минут, эффект сохраняется 4–8 недель в зависимости от устранения причины. Стержневые мозоли требуют высверливания стержня фрезой малого диаметра с последующим заполнением полости кератолитическим средством (салициловая кислота), размягчающим остатки корня.
Статистика показывает, что у 70% детей с рецидивирующими мозолями и натоптышами причина — неправильно подобранная обувь: длина меньше необходимой на 0,5–1 см, ширина в носовой части недостаточна для естественного расположения пальцев, отсутствие супинатора при плоскостопии.
Профилактика включает правильный подбор обуви (замер стопы каждые 3 месяца у дошкольников, каждые 6 месяцев у школьников), использование силиконовых накладок или пластырей в зонах трения при ношении новой обуви, регулярное увлажнение кожи стоп кремом с мочевиной (5–10% концентрация для детей), ношение носков из натуральных материалов (хлопок, бамбук) без грубых швов. При плоскостопии — ортопедические стельки для равномерного распределения нагрузки.
Можно ли самостоятельно срезать натоптыш у ребёнка?
Самостоятельное срезание натоптышей ножницами, лезвиями или пемзой опасно: высокий риск повреждения здоровой кожи, инфицирования, образования глубоких ран. У детей с сахарным диабетом любая ранка на стопе может привести к диабетической стопе — тяжёлому осложнению. Безопасные домашние методы: размягчение в тёплой ванночке (15–20 минут) с последующей обработкой мелкой пилкой для ног, нанесение кератолитических кремов (10% мочевина) на ночь. При толщине гиперкератоза более 3 мм требуется профессиональная обработка подологом.
Бородавки и папилломы на подошвах
Подошвенные бородавки (веррукозные образования, шипицы) — доброкачественные новообразования кожи стоп, вызываемые вирусом папилломы человека (ВПЧ) типов 1, 2, 4, 27, 57. У детей заражение происходит при хождении босиком в бассейнах, раздевалках, душевых, на пляжах через микротравмы кожи (трещины, ссадины, потёртости) при контакте с заражёнными поверхностями.
Инкубационный период вируса составляет от 2 недель до 6 месяцев: после заражения образование может появиться не сразу, что затрудняет определение точного источника инфекции. Провоцирующие факторы развития бородавок включают снижение иммунитета (частые ОРВИ, хронические заболевания), повышенную потливость стоп (создаёт благоприятную среду для вируса), микротравмы кожи, стресс, авитаминоз. У детей с ослабленным иммунитетом риск образования бородавок повышается в 3–4 раза.
Клинические признаки подошвенной бородавки отличают её от мозоли. Образование имеет шероховатую поверхность с множественными тёмными точками в центре — тромбированными капиллярами, прерывает естественный кожный рисунок (в отличие от мозоли, сохраняющей его), болезненно при боковом сжатии стопы (мозоль болит при прямом давлении), растёт вглубь тканей, образуя корень длиной 3–7 мм. Размер варьируется от 2–3 мм до 1–2 см в диаметре.
- Материнская бородавка
- Первичное образование, из которого при отсутствии лечения за 3–6 месяцев формируются 5–10 дочерних бородавок меньшего размера, расположенных вокруг. Множественные бородавки сливаются в мозаичные образования площадью 5–10 см.
- Эндофитный рост
- Особенность подошвенных бородавок — рост вглубь тканей (в отличие от обычных бородавок, растущих наружу). Давление массы тела вдавливает образование в кожу, формируя глубокий корень, травмирующий нервные окончания.
- Самоэлиминация
- Спонтанное исчезновение бородавок без лечения происходит у 30–40% детей в течение 2 лет за счёт активации клеточного иммунитета против ВПЧ. Но ожидание самоизлечения не всегда оправдано при болезненных образованиях.
Диагностика основывается на визуальном осмотре, дерматоскопии (исследование под увеличением) для дифференциации с мозолями, стержневыми мозолями, меланомой. При атипичной клинической картине проводят биопсию с гистологическим исследованием для исключения злокачественного процесса. У детей с множественными рецидивирующими бородавками показан анализ на иммунный статус для выявления иммунодефицита.
Методы лечения подошвенных бородавок у детей включают деструктивные (разрушение образования) и консервативные (стимуляция иммунитета) подходы. Криодеструкция жидким азотом — наиболее распространённый метод: образование замораживают при температуре –196°C в течение 1–5 минут, проводят 2 цикла воздействия с интервалом 10 дней. Через 7–14 дней после процедуры некротизированная ткань отторгается, на её месте формируется здоровая кожа. Эффективность криодеструкции — 65–75% при единичных бородавках.
Лазерное удаление (CO2-лазер, эрбиевый лазер) испаряет ткани бородавки послойно под местной анестезией, позволяет контролировать глубину воздействия, минимизирует риск рецидива. Процедура длится 10–20 минут, заживление занимает 10–14 дней. Преимущества — точность, отсутствие кровотечения, низкий риск образования рубцов. Недостаток — необходимость обезболивания (инъекция лидокаина), что психологически сложно для детей младшего возраста.
Химическая деструкция растворами кислот (салициловая 20–40%, молочная, уксусная, хлорпропионовая 50%) применяется при небольших единичных бородавках. Средство наносят точечно на образование до изменения его цвета и структуры, требуется 3–5 процедур с интервалом 7–10 дней. Метод безболезненный, проводится амбулаторно, но эффективность ниже, чем у деструктивных методов — 50–60%. Подходит для детей с низким болевым порогом.
| Метод лечения | Механизм действия | Эффективность | Особенности у детей |
|---|---|---|---|
| Криодеструкция | Замораживание жидким азотом –196°C | 65–75% | Болезненность умеренная, 2 сеанса, без анестезии |
| Лазерное удаление | Испарение тканей CO2- или эрбиевым лазером | 85–90% | Требует местной анестезии, 1 процедура |
| Химическая деструкция | Прижигание кислотами (салициловая, молочная) | 50–60% | Безболезненно, 3–5 процедур, длительный курс |
| Радиоволновой метод | Иссечение радионожом с коагуляцией сосудов | 80–85% | Минимальная травматизация, 1 сеанс, местная анестезия |
Консервативное лечение включает иммуномодуляторы (интерфероны местно, препараты с α-глутамил-триптофаном натрия перорально), противовирусные мази (оксолиновая 3%, теброфеновая 2%), кератолитические пластыри с салициловой кислотой для домашнего применения. Иммунотерапия повышает собственную резистентность организма, предотвращает рецидивы. Исследования показывают, что комбинация местного удаления с системной иммуномодуляцией даёт клиническое выздоровление в 85–92% случаев против 65–70% при монотерапии деструктивными методами.
Клинические наблюдения демонстрируют, что у детей младше 7 лет частота рецидивов подошвенных бородавок после удаления составляет 25–30% в течение года, что связано с незрелостью иммунной системы и повторным заражением в общественных местах.
Профилактика заражения ВПЧ включает ношение индивидуальных резиновых тапочек в бассейнах, душевых, саунах, обработку микротравм стоп антисептиками (хлоргексидин, мирамистин), ежедневную смену носков, укрепление иммунитета (витаминотерапия, закаливание, полноценное питание). При наличии бородавок у ребёнка необходима дезинфекция ванны после каждого использования, индивидуальные полотенца, обработка обуви противовирусными спреями для предотвращения заражения членов семьи.
Можно ли удалять подошвенные бородавки в домашних условиях?
Самостоятельное удаление бородавок срезанием, выжиганием, прижиганием агрессивными веществами (чистотел, уксусная эссенция) опасно: высокий риск инфицирования, образования глубоких ран, ожогов здоровой кожи, распространения вируса на соседние участки. Аптечные кератолитические пластыри и мази можно применять только после консультации врача и точной диагностики. При неправильном использовании образование может увеличиться в размерах или трансформироваться в злокачественное. Удаление подошвенных бородавок у детей должен проводить дерматолог или подолог.

Возрастные особенности развития стопы и график плановых осмотров
Формирование стопы ребёнка — динамический процесс, продолжающийся от рождения до 12–18 лет, включающий оссификацию (окостенение) хрящевых структур, укрепление связочного аппарата, развитие мышечного каркаса и формирование физиологических сводов. У новорождённого стопа состоит преимущественно из хрящевой ткани, минерализация костей начинается с 2–3 лет, окончательное формирование архитектуры стопы завершается к 12 годам у девочек, к 18 годам у мальчиков.
Новорождённые (0–1 месяц): стопа имеет физиологическое плоскостопие из-за жировой подушки на подошве, маскирующей свод. Стопа развёрнута внутрь (физиологическая варусная установка), пальцы согнуты, подошвенный рефлекс активен. Длина стопы новорождённого — 7–8 см. Первый плановый осмотр травматологом-ортопедом проводится в 1 месяц для исключения врождённых деформаций (косолапость, врождённый вывих бедра, артрогрипоз), аномалий развития костей.
Грудной возраст (1–12 месяцев): стопа растёт со скоростью 1–1,5 см за первый год жизни. К 6 месяцам кости начинают накапливать минеральные вещества, связки укрепляются, но стопа остаётся гибкой и податливой. В 6 месяцев проводится осмотр ортопеда по показаниям (задержка моторного развития, асимметрия складок на ногах). К 12 месяцам ребёнок начинает самостоятельно ходить: формируется опорная функция стопы, появляются первые признаки свода. Обязательный осмотр в 1 год оценивает походку, объём движений в суставах, симметричность развития конечностей.
Ранний возраст (1–3 года): период активного роста стопы — 1–2 размера обуви в год. К 2–3 годам кости накапливают достаточное количество кальция и фосфора, суставные поверхности приобретают правильные очертания, мышцы укрепляются. Физиологическое плоскостопие сохраняется до 3 лет — это норма, не требующая лечения. Жировая подушка постепенно уменьшается, контуры продольного свода становятся заметны. В этом возрасте формируется вальгусная или варусная установка стоп: лёгкая степень (до 5–7° отклонения пятки) считается физиологической, корригируется самостоятельно к 5–6 годам при правильном подборе обуви и активности.
Дошкольный возраст (3–7 лет): ключевой период формирования сводов стопы. К 5–6 годам процесс оссификации костей завершается на 70–80%, продольный и поперечный своды чётко выражены. Стопа растёт медленнее — 0,5–1 см в год. К 7 годам у 60–70% детей установка стоп нормализуется, вальгусная деформация исчезает без лечения. Если к школьному возрасту сохраняется отклонение пятки более 10° или плоский свод с болевым синдромом, требуется коррекция ортопедическими стельками, ЛФК, физиотерапией. Плановые осмотры ортопеда — ежегодно для контроля динамики развития.
- Оссификация
- Процесс замещения хрящевой ткани костной с отложением солей кальция и фосфора. У детей оссификация костей стопы начинается с пяточной кости (внутриутробно), продолжается до 14–18 лет (последними окостеневают сесамовидные кости).
- Физиологическое плоскостопие
- Уплощение продольного свода стопы у детей до 3–5 лет, обусловленное наличием жировой подушки на подошве и незрелостью мышечно-связочного аппарата. Не требует лечения, проходит самостоятельно при нормальном развитии.
- Точки оссификации
- Центры окостенения в хрящевой ткани, из которых начинается формирование кости. В стопе ребёнка более 30 точек оссификации, появляющихся в разные периоды от внутриутробного развития до 14 лет.
Школьный возраст (7–12 лет): период завершения основного формирования стопы. Рост замедляется до 0,5–1 размера в год, свод приобретает взрослую конфигурацию, связки становятся прочными, мышцы развитыми. У девочек формирование стопы завершается к 11–14 годам, у мальчиков продолжается до 15–18 лет. В этом возрасте проявляются последствия неправильной обуви, гиподинамии, избыточного веса: устойчивое плоскостопие (без тенденции к самокоррекции), вальгусная деформация с болевым синдромом, нарушения осанки. Осмотр ортопеда — 1 раз в год, при наличии жалоб — чаще.
Подростковый возраст (12–18 лет): завершение роста стопы и окостенения всех структур. У девочек рост прекращается к 14 годам, у мальчиков — к 18. Окончательный размер обуви устанавливается, архитектура стопы фиксируется. Возможны ювенильные деформации: hallux valgus (отклонение большого пальца наружу) у девочек-подростков при ношении узкой обуви на каблуке, усиление плоскостопия при быстром наборе веса, перегрузочные травмы у спортсменов. Осмотр ортопеда — по показаниям или при выборе спортивной секции для оценки готовности стоп к нагрузкам.
| Возраст | Особенности развития стопы | Длина стопы | Плановые осмотры |
|---|---|---|---|
| 0–1 месяц | Хрящевая структура, физиологическая варусная установка | 7–8 см | 1 месяц — ортопед (врождённые деформации) |
| 3 месяца | Начало минерализации костей, укрепление связок | 9–10 см | 3 месяца — травматолог-ортопед (патология ОДА) |
| 6–12 месяцев | Формирование опорной функции, рост 1–1,5 см/год | 10–12 см | 6 месяцев по показаниям, 1 год обязательно |
| 1–3 года | Активный рост (1–2 размера/год), физиологическое плоскостопие | 13–16 см | Ежегодно ортопед |
| 3–7 лет | Формирование сводов, завершение оссификации на 70–80% | 17–21 см | Ежегодно, при деформациях — каждые 6 месяцев |
| 7–12 лет | Рост 0,5–1 размер/год, свод взрослой конфигурации | 22–26 см | 1 раз в год или по показаниям |
| 12–18 лет | Завершение роста и окостенения | 24–28 см (взрослый размер) | По показаниям, при занятиях спортом |
Исследования показывают, что у 80% детей с диагностированным в раннем возрасте плоскостопием при соблюдении рекомендаций (ЛФК, правильная обувь, ограничение веса) к 10–12 годам формируется нормальный свод стопы без медикаментозного или хирургического вмешательства.
График профилактических осмотров у ортопеда, утверждённый Минздравом РФ, предусматривает обязательные визиты в 1, 3, 6 и 12 месяцев первого года жизни, далее ежегодно до 18 лет. Дополнительные осмотры показаны при жалобах на боль в ногах, изменении походки, быстрой утомляемости, неравномерном износе обуви, наличии плоскостопия или деформаций у родителей (генетический риск), избыточном весе, активных занятиях спортом (оценка готовности стоп к нагрузкам).
Консультация подолога дополняет осмотры ортопеда при проблемах с ногтями и кожей стоп: вросшие ногти, грибковые инфекции, мозоли требуют специализированной подологической помощи. Раннее выявление и коррекция патологий стоп в период активного роста (до 12 лет) позволяет избежать хирургического лечения во взрослом возрасте в 85–90% случаев.
Нужна ли ортопедическая обувь всем детям?
Ортопедическая обувь с жёстким задником, супинатором и боковой поддержкой показана только при диагностированных деформациях: плоско-вальгусной установке стоп 2–3 степени, разнице в длине ног более 1 см, после травм или операций. Здоровым детям достаточна качественная профилактическая обувь из натуральных материалов с гибкой подошвой, небольшим каблучком (5–10 мм), анатомической стелькой. Постоянное ношение ортопедической обуви без показаний ослабляет мышцы стопы, препятствует естественному развитию сводов. Решение о необходимости ортопедической обуви принимает только ортопед после обследования.
Методы диагностики и обследования в детской подологии
Диагностика в детской подологии включает визуальный осмотр, функциональные тесты, инструментальные методы (плантография, дерматоскопия, УЗИ) и лабораторные анализы для выявления патологий стоп, ногтей, кожи и определения тактики лечения. Комплексный подход позволяет обнаружить не только видимые изменения, но и скрытые деформации, нарушения биомеханики походки, ранние стадии грибковых инфекций.
Визуальный осмотр — первый и обязательный этап диагностики. Подолог оценивает состояние кожи стоп (цвет, влажность, наличие трещин, шелушения, гиперкератоза), ногтевых пластин (форма, цвет, толщина, структура, признаки грибкового поражения или дистрофии), наличие деформаций пальцев (молоткообразные, когтеобразные), мозолей, натоптышей, бородавок, вросших ногтей. Осматривается симметричность стоп, установка пяток (нейтральная, вальгусная, варусная), высота сводов, состояние межпальцевых промежутков.
При осмотре в положении стоя оценивается распределение веса тела на стопы: ребёнок должен равномерно опираться на обе ноги, не заваливаться на внутренний или наружный край. Асимметрия нагрузки указывает на деформации, разницу в длине ног, болевой синдром. В положении лёжа проверяется подвижность суставов стопы, тонус мышц, болезненность при пальпации, наличие отёков.
Анализ походки (гейт-анализ) выявляет нарушения биомеханики, которые не заметны в статике. Ребёнка просят пройтись обычным шагом, на носочках, на пятках, на наружном и внутреннем крае стопы. Подолог оценивает симметричность шага, длину шага, фазу опоры и переноса, отталкивание пальцами, плавность движений. Отклонения (прихрамывание, шарканье, подволакивание ноги, разворот стопы внутрь или наружу) указывают на ортопедические проблемы, неврологические нарушения, болевой синдром.
Плантография (компьютерная диагностика стопы) — метод получения отпечатка стопы и анализа распределения давления при стоянии и ходьбе. Ребёнок встаёт на специальную платформу со встроенными датчиками, которые фиксируют давление в различных точках подошвы. Компьютер строит цветную карту нагрузок: красные зоны — максимальное давление, синие — минимальное. Метод позволяет объективно оценить степень плоскостопия, выявить зоны перегрузки, определить необходимость ортопедических стелек.
- Подометрия
- Измерение линейных параметров стопы: длины, ширины, высоты свода, окружности в различных точках. Используется для точного подбора обуви, оценки динамики роста, выявления асимметрии.
- Подография
- Регистрация временных и пространственных характеристик походки: длительности фаз шага, скорости, ритма. Выявляет скрытые нарушения биомеханики, которые не заметны при визуальном наблюдении.
- Дерматоскопия
- Осмотр кожи и ногтей под увеличением (10–100 крат) с помощью дерматоскопа. Позволяет дифференцировать бородавки от мозолей, оценить структуру ногтевой пластины, выявить ранние признаки грибка.
Лабораторные анализы назначаются для подтверждения инфекционных процессов. Микроскопическое исследование соскоба с кожи или ногтя выявляет мицелий и споры грибов за 1–2 дня, но не определяет вид возбудителя. Посев на питательные среды (культуральное исследование) идентифицирует конкретный вид гриба и его чувствительность к противогрибковым препаратам, результаты готовы через 7–14 дней. При подозрении на бактериальную инфекцию (гнойное воспаление вросшего ногтя, инфицированные мозоли) проводят бактериологический посев для подбора антибиотика.
ПЦР-диагностика (полимеразная цепная реакция) обнаруживает ДНК возбудителей грибковых и вирусных инфекций с высокой точностью (95–98%) за 1–3 дня. Метод используется при атипичной клинической картине, когда микроскопия даёт отрицательный результат, но симптомы сохраняются. ПЦР выявляет ВПЧ при подошвенных бородавках, определяет тип вируса (онкогенный или неонкогенный).
Ультразвуковое исследование (УЗИ) стопы применяется для диагностики воспалительных процессов мягких тканей, повреждений сухожилий, связок, суставов, которые не видны при внешнем осмотре. Метод безболезненный, не требует подготовки, занимает 10–15 минут. УЗИ выявляет бурситы (воспаление суставных сумок), тендиниты (воспаление сухожилий), гематомы после травм, абсцессы при гнойном воспалении. У детей УЗИ используется для оценки состояния хрящевых структур до их окостенения (до 3–5 лет), которые не видны на рентгене.
Рентгенография стопы назначается ортопедом при подозрении на переломы, деформации костей, аномалии развития. Снимки выполняются в двух проекциях (прямая и боковая) в положении стоя с нагрузкой для оценки сводов. Рентген показывает степень плоскостопия по углам сводов, наличие дополнительных костей, асимметрию развития, ранние признаки остеохондропатий (болезни роста костей). Метод не применяется в подологии рутинно из-за лучевой нагрузки, только по строгим показаниям.
| Метод диагностики | Что выявляет | Длительность | Показания |
|---|---|---|---|
| Визуальный осмотр | Деформации, изменения кожи и ногтей, мозоли, бородавки | 10–15 минут | Первичная консультация, все пациенты |
| Плантография | Плоскостопие, распределение нагрузки, зоны перегрузки | 5–10 минут | Подбор стелек, контроль лечения деформаций |
| Дерматоскопия | Структура новообразований, ранние признаки грибка | 3–5 минут | Дифференциальная диагностика бородавок и мозолей |
| Микроскопия соскоба | Грибы (мицелий, споры) | 1–2 дня | Подозрение на онихомикоз или микоз стоп |
| Посев на грибы | Вид грибка, чувствительность к препаратам | 7–14 дней | Отсутствие эффекта от лечения, рецидивы |
| УЗИ стопы | Воспаление сухожилий, связок, суставов, гематомы | 10–15 минут | Боль неясной локализации, травмы, отёки |
Функциональные тесты оценивают силу мышц стопы, подвижность суставов, выраженность деформаций. Тест «встать на носочки» проверяет силу икроножных мышц и ахиллова сухожилия: ребёнок должен легко подняться и удерживать положение 10–15 секунд. Тест «захват пальцами» (ребёнок поднимает с пола мелкие предметы пальцами ног) оценивает силу и координацию мышц свода. Невозможность выполнить тесты указывает на слабость мускулатуры, требующую ЛФК.
Комплексная диагностика с использованием плантографии и анализа походки выявляет скрытые деформации у 40–45% детей, которые при визуальном осмотре казались здоровыми. Раннее обнаружение позволяет начать коррекцию на стадии, когда достаточно консервативных методов без ортопедической обуви.
Частота обследований зависит от выявленной патологии. При лечении вросшего ногтя контрольный осмотр через 2–4 недели после установки коррекционной системы, при грибковой инфекции — каждые 4–6 недель с повторным соскобом для оценки эффективности терапии, при плоскостопии с ортопедическими стельками — каждые 6 месяцев для коррекции стелек по мере роста стопы. Профилактические осмотры подолога здоровым детям рекомендуются 1 раз в год.
Болезненны ли диагностические процедуры в подологии?
Большинство методов диагностики абсолютно безболезненны: визуальный осмотр, плантография, дерматоскопия, УЗИ не вызывают дискомфорта. Взятие соскоба с кожи или ногтя может сопровождаться лёгким неприятным ощущением (как при стрижке ногтей слишком коротко), но не болью. У детей младшего возраста дискомфорт чаще связан со страхом перед незнакомой процедурой, чем с реальными ощущениями. Подологи используют отвлекающие техники, показывают инструменты до начала осмотра, чтобы снизить тревогу ребёнка.

Современные подходы к лечению и коррекции проблем стоп
Лечение патологий стоп у детей базируется на консервативных методах (ортопедические стельки, ЛФК, массаж, физиотерапия, медикаменты) в 85–90% случаев, хирургическое вмешательство применяется только при тяжёлых врождённых деформациях или отсутствии эффекта от длительной консервативной терапии. Приоритет отдаётся малоинвазивным методикам, сохраняющим анатомические структуры и обеспечивающим быстрое восстановление.
Ортопедические стельки (индивидуальные ортезы стопы) — основной метод коррекции плоскостопия, вальгусной и варусной установки стоп у детей старше 3–4 лет. Стельки изготавливаются по слепкам или компьютерным моделям стопы ребёнка, поддерживают своды в физиологическом положении, перераспределяют нагрузку с перегруженных зон на недогруженные, уменьшают боль при ходьбе, предотвращают прогрессирование деформации. Эффективность индивидуальных стелек при плоскостопии 2 степени — 75–80% при ношении не менее 8 часов в день в течение 12–18 месяцев.
Стельки требуют замены каждые 6–12 месяцев по мере роста стопы, корректировки раз в 3–4 месяца для адаптации к изменениям. Готовые фабричные стельки из магазина менее эффективны (40–50%), так как не учитывают индивидуальные особенности анатомии. При лёгкой степени плоскостопия допустимо использование качественных профилактических стелек с супинатором, при 2–3 степени необходимы только индивидуальные.
Лечебная физкультура (ЛФК) укрепляет мышцы стопы и голени, формирует правильные двигательные стереотипы, улучшает кровообращение и трофику тканей. Комплекс упражнений подбирается ортопедом индивидуально в зависимости от вида деформации. При плоскостопии эффективны захват пальцами мелких предметов (шарики, карандаши), перекатывание стопой валика или мячика, ходьба на носочках, на пятках, на наружном крае стопы, приседания на корточках, сгибание и разгибание стоп с сопротивлением.
ЛФК проводится ежедневно по 15–20 минут, эффект заметен через 3–4 месяца регулярных занятий. Упражнения на массажном коврике с неровной поверхностью стимулируют рефлекторные зоны стопы, улучшают кровоснабжение, активируют мышцы свода. Исследования показывают, что комбинация ортопедических стелек с ежедневной ЛФК даёт клиническое улучшение у 85% детей с плоскостопием 1–2 степени за 12 месяцев.
- Метод Понсети
- Золотой стандарт лечения врождённой косолапости у детей, разработанный в 1960-х годах. Включает этапную гипсовую коррекцию (4–6 повязок), ахиллотомию (рассечение ахиллова сухожилия) и длительное ношение брейсов (ортопедических ботинок с планкой). Эффективность — 95% при начале лечения до 3 месяцев жизни.
- Тейпирование
- Наложение эластичных клейких лент (кинезиотейпов) на стопы и голени для поддержки мышц, коррекции положения суставов, уменьшения боли. У детей применяется при вальгусной деформации, плоскостопии, после травм как дополнение к основному лечению.
- Физиотерапия
- Комплекс аппаратных методов стимуляции мышц и улучшения кровообращения: электростимуляция, магнитотерапия, парафиновые аппликации, озокерит. Усиливает эффект ЛФК и массажа, ускоряет восстановление после травм.
Лечебный массаж снимает мышечное напряжение, улучшает кровоснабжение тканей, активирует рефлекторные зоны стопы, укрепляет ослабленные мышцы. При вальгусной деформации массируют внутреннюю поверхность голени и стопы (расслабляющие приёмы), наружную — тонизирующими техниками для укрепления. Курс состоит из 10–15 сеансов по 20–30 минут, проводится 2–4 раза в год. Массаж выполняет специалист с опытом работы с детьми, техника отличается от взрослой более мягким воздействием.
Родители могут освоить элементы массажа для домашнего применения: поглаживание стоп от пальцев к пятке, разминание подошвы, круговые движения вокруг лодыжек. Ежедневный массаж по 5–10 минут перед сном улучшает кровообращение, расслабляет мышцы после дневной нагрузки, служит профилактикой судорог.
Коррекция вросшего ногтя у детей проводится малоинвазивными методами без хирургического удаления пластины. Подолог освобождает вросший край специальным инструментом, устанавливает коррекционную систему: титановую нить, пластиковую скобу или пластину, приклеиваемую к ногтю и постепенно выравнивающую его форму. Система носится 2–6 месяцев, корректируется раз в 3–4 недели. Эффективность — 90–95%, рецидивы возникают в 5–10% случаев при несоблюдении рекомендаций по уходу и выбору обуви.
Хирургическое удаление части ногтевой пластины или матрикса применяется только при III стадии онихокриптоза с грануляционной тканью, гнойным воспалением, неэффективности консервативных методов. Операция проводится под местной анестезией, длится 15–30 минут, заживление — 10–14 дней. После удаления части матрикса ноготь отрастает более узким, что предотвращает повторное врастание.
| Метод лечения | Показания | Длительность | Эффективность |
|---|---|---|---|
| Ортопедические стельки | Плоскостопие, вальгусная/варусная установка 1–2 степени | 12–24 месяца ношения | 75–80% при индивидуальном изготовлении |
| ЛФК + массаж | Все виды деформаций, профилактика | Ежедневно 15–20 минут, эффект через 3–4 месяца | 85% в комбинации со стельками |
| Ортопедическая обувь | Вальгусная/варусная деформация 2–3 степени | Постоянное ношение 6–12 месяцев | 70–75% при строгом соблюдении режима |
| Коррекция вросшего ногтя | Онихокриптоз 1–2 стадии | 2–6 месяцев | 90–95% без рецидива |
| Физиотерапия | Дополнение к основному лечению | 10–15 сеансов, курсами 2–4 раза/год | Усиливает эффект ЛФК на 20–30% |
Лечение грибковых инфекций стоп и ногтей у детей включает местные противогрибковые препараты (лаки, кремы), аппаратную чистку поражённых ногтей, при тяжёлых формах — системные антимикотики. Длительность терапии — от 4 недель (микоз стоп) до 6–12 месяцев (онихомикоз). Контроль эффективности — повторные соскобы каждые 4–6 недель, клиническое выздоровление подтверждается двумя отрицательными анализами с интервалом месяц.
Удаление мозолей, натоптышей, бородавок проводится аппаратными методами (фрезы для гиперкератоза), криодеструкцией, лазером, радиоволновым ножом. Выбор метода зависит от типа образования, глубины, локализации, возраста ребёнка, болевого порога. Аппаратная обработка безболезненна, подходит детям любого возраста, криодеструкция и лазер требуют психологической готовности ребёнка к процедуре.
Комплексный подход к лечению деформаций стоп (стельки + ЛФК + массаж + коррекция образа жизни) у детей 5–10 лет даёт стойкий результат в 80–85% случаев в течение 18–24 месяцев. Монотерапия одним методом эффективна лишь в 35–45% случаев.
Хирургическое лечение деформаций стоп применяется редко: при врождённой косолапости, тяжёлых формах вальгуса с отклонением пятки более 20°, болевом синдроме, не купируемом консервативными методами, быстром прогрессировании деформации. Операции проводятся в специализированных центрах детской ортопедии, включают реконструкцию связок, остеотомии (рассечение костей) для коррекции осей, артродез (фиксация суставов) в крайних случаях. Восстановление занимает 3–6 месяцев с последующей реабилитацией.
Можно ли вылечить плоскостопие у ребёнка полностью?
Физиологическое плоскостопие у детей до 5–7 лет проходит самостоятельно при нормальном развитии. Приобретённое плоскостопие 1 степени у детей 5–10 лет корригируется в 70–80% случаев при регулярной ЛФК, ношении стелек, достаточной физической активности. Плоскостопие 2–3 степени, выявленное после 10 лет, полностью вылечить невозможно, но можно остановить прогрессирование, уменьшить боль, предотвратить вторичные деформации позвоночника и суставов. Цель лечения — максимальное восстановление функции стопы, а не идеальная форма свода.
Профилактика патологий стоп: обувь, гигиена, физическая активность
Профилактика патологий стоп у детей базируется на правильном подборе обуви (натуральные материалы, жёсткий задник, супинатор, запас 0,5–1 см), ежедневной гигиене (мытьё, тщательное высушивание межпальцевых промежутков), достаточной физической активности (ходьба босиком по неровным поверхностям, подвижные игры, плавание) и регулярных профилактических осмотрах ортопеда. Соблюдение этих принципов предотвращает развитие плоскостопия, деформаций, грибковых инфекций, вросших ногтей в 80% случаев.
Выбор правильной обуви — ключевой фактор профилактики деформаций. Детская обувь должна соответствовать критериям: натуральная кожа или текстиль для верха (синтетика не пропускает воздух, вызывает потливость), кожаная стелька, гибкая подошва с небольшим каблучком (5 мм для детей 1–3 лет, 10 мм для 3–7 лет, 15–20 мм для школьников), жёсткий высокий задник, фиксирующий пятку, широкая носовая часть, позволяющая пальцам лежать свободно без сдавливания, надёжная застёжка (шнурки, липучки, ремешки) для плотной посадки по ноге.
Размер обуви должен обеспечивать запас 0,5–1 см от края большого пальца до носка обуви: слишком тесная обувь сдавливает пальцы, нарушает кровообращение, провоцирует врастание ногтей, формирование мозолей, деформацию пальцев; слишком свободная (более 1,5 см запаса) не фиксирует стопу, вызывает нестабильность при ходьбе, натирание пятки, усиление плоскостопия. Замер стопы проводят каждые 3 месяца у детей до 3 лет, каждые 6 месяцев у дошкольников и школьников.
Детям до 7–10 лет не рекомендуется постоянное ношение кроссовок: мягкая подошва, отсутствие жёсткого задника не обеспечивают достаточной поддержки свода, способствуют развитию плоскостопия. Кроссовки допустимы для спортивных занятий длительностью до 2–3 часов, для повседневной носки нужна обувь с анатомической стелькой и жёстким задником. Сменная обувь в школе или детском саду обязательна: ношение уличной обуви в помещении 5–6 часов приводит к перегреву, потливости, грибковым инфекциям.
- Супинатор
- Возвышение на внутренней стороне стельки, поддерживающее продольный свод стопы. Должен быть мягким, невысоким (3–5 мм), расположенным под внутренним сводом, а не под серединой стопы. Выраженный жёсткий супинатор подходит только для коррекционной ортопедической обуви по назначению врача.
- Каблук Томаса
- Удлинённый с внутренней стороны каблук, применяемый в ортопедической обуви для коррекции вальгусной установки стоп. Смещает опору на наружный край, предотвращает заваливание стопы внутрь.
- Профилактическая обувь
- Качественная детская обувь из натуральных материалов с анатомической стелькой, жёстким задником, небольшим каблуком. Не является ортопедической, подходит здоровым детям для профилактики деформаций.
Гигиена стоп предотвращает грибковые и бактериальные инфекции, неприятный запах, образование трещин. Ноги моют ежедневно вечером тёплой водой (36–38°C) с мылом, тщательно промывают межпальцевые промежутки, вытирают насухо мягким полотенцем. Влажная кожа между пальцами — идеальная среда для размножения грибов, поэтому промежутки высушивают особенно тщательно. После занятий спортом ноги моют дополнительно, меняют носки.
Носки должны быть из натуральных материалов (хлопок, бамбук), без грубых швов, точно по размеру (маленькие сдавливают пальцы, большие собираются складками и натирают). Синтетические носки не впитывают влагу, создают парниковый эффект, повышают риск грибковых инфекций в 3–4 раза. Смена носков ежедневно, при повышенной потливости — 2 раза в день.
При повышенной потливости стоп (гипергидроз) применяют ванночки с корой дуба, шалфеем, чередой (1 столовая ложка сухой травы на литр воды, настоять 30 минут, остудить до 36–38°C) по 10–15 минут перед сном 2–3 раза в неделю. Дубильные вещества снижают потоотделение, обладают антисептическим эффектом. Специальные детские дезодоранты для стоп с тальком или цинком наносят утром на чистую сухую кожу.
Физическая активность укрепляет мышцы стоп и голеней, формирует правильные своды, улучшает координацию и равновесие. Детям необходимо минимум 60 минут активности в день: подвижные игры, бег, прыжки, лазание, езда на велосипеде. Плавание особенно полезно: вода снимает нагрузку с позвоночника и суставов, движения стоп в воде укрепляют все группы мышц, улучшают гибкость.
Ходьба босиком по неровным поверхностям (песок, галька, трава, специальные массажные коврики) — естественный массаж стоп, стимулирующий рефлекторные зоны, активирующий мышцы свода, улучшающий кровообращение. Детям рекомендуется ходить босиком дома на массажном коврике 10–15 минут в день, летом — по песку, траве, мелкой гальке на пляже. Ходьба босиком по ровному твёрдому полу (ламинат, плитка) не приносит пользы, но и не вредит.
Упражнения для профилактики плоскостопия выполняются ежедневно по 5–10 минут: захват пальцами мелких предметов (шарики, карандаши, платочек) и перекладывание их, ходьба на носочках 30–50 шагов, на пяточках 30–50 шагов, на наружном крае стопы 30–50 шагов, приседания на корточках 10–15 раз, катание стопой валика или мячика 2–3 минуты. Упражнения превращают в игру для поддержания интереса ребёнка.
Исследования показывают, что дети, которые регулярно ходят босиком по неровным поверхностям не менее 2–3 часов в неделю, имеют на 40–50% ниже риск развития плоскостопия по сравнению с детьми, постоянно носящими обувь даже дома.
Контроль веса ребёнка — профилактика перегрузки стоп и преждевременного развития деформаций. Избыточная масса тела увеличивает нагрузку на своды стопы в 2–3 раза, ускоряет формирование плоскостопия, вызывает боль в ногах при ходьбе. При ожирении показана консультация эндокринолога, диетолога, коррекция питания, увеличение физической активности.
Регулярные осмотры ортопеда — раннее выявление начальных стадий деформаций, когда эффективны консервативные методы. График профилактических осмотров: в 1, 3, 6, 12 месяцев первого года жизни, далее ежегодно до 18 лет. Дополнительные осмотры — при жалобах на боль, изменении походки, быстрой утомляемости ног, занятиях спортом.
Нужна ли ортопедическая обувь здоровому ребёнку для профилактики?
Здоровым детям без диагностированных деформаций ортопедическая обувь (с жёстким высоким задником, выраженным супинатором, боковой поддержкой) не нужна и может принести вред: постоянная внешняя поддержка ослабляет собственные мышцы стопы, препятствует их естественному развитию. Достаточна качественная профилактическая обувь из натуральных материалов с мягким супинатором, жёстким задником средней высоты, небольшим каблучком. Ортопедическую обувь назначает только ортопед после обследования при выявлении деформаций.
Когда можно обойтись домашним уходом, а когда необходим специалист
Домашний уход за стопами детей включает ежедневное мытьё с тщательным высушиванием, правильную стрижку ногтей (прямая линия, углы на 1–2 мм выступают за край пальца), увлажнение кожи кремом при сухости, обработку мелких ссадин антисептиком, контроль за подбором обуви по размеру. Консультация специалиста (подолога, ортопеда, дерматолога) необходима при боли в стопах более 3–5 дней, изменении цвета или структуры ногтей, вросшем ногте, грибковой инфекции, образовании мозолей и натоптышей, бородавках, нарушении походки, деформациях стоп.
Ситуации, когда родители справятся самостоятельно: лёгкое покраснение кожи после ношения новой обуви без образования пузыря (обработать антисептиком, заклеить пластырем, сменить обувь), единичный заусенец без воспаления (аккуратно срезать маникюрными ножницами, обработать хлоргексидином), сухость кожи стоп без трещин (увлажняющий крем с мочевиной 5–10% на ночь), лёгкая усталость ног после длительной прогулки (тёплая ванночка, лёгкий массаж).
Правильная техника стрижки ногтей предотвращает врастание: ногти стригут после ванны, когда они мягкие, специальными детскими ножницами с закруглёнными концами или щипчиками, прямой линией без закругления углов, оставляя свободный край 1–2 мм. Углы не срезают глубоко — они должны выступать на 1–2 мм за край пальца, чтобы при росте не внедряться в валик. Частота стрижки — раз в 7–10 дней, по мере отрастания.
Уход за кожей стоп включает ежедневное мытьё тёплой водой с детским мылом, тщательное высушивание межпальцевых промежутков мягким полотенцем (влажная среда — риск грибка), нанесение увлажняющего крема на подошвы при сухости (избегая межпальцевых промежутков). При лёгком шелушении помогает крем с мочевиной 5–10%, при трещинах глубиной менее 2 мм — заживляющие кремы с декспантенолом, цинком.
| Симптом/проблема | Домашний уход | Когда нужен специалист |
|---|---|---|
| Лёгкое покраснение после новой обуви | Антисептик, пластырь, смена обуви | Образовался пузырь более 1 см, боль усиливается |
| Сухость кожи стоп | Увлажняющий крем с мочевиной 2 раза в день | Глубокие трещины более 3 мм, кровоточивость |
| Единичный заусенец | Аккуратно срезать, обработать антисептиком | Покраснение, отёк, гной вокруг заусенца |
| Усталость ног после нагрузки | Тёплая ванночка, массаж, отдых | Боль сохраняется более 3–5 дней, усиливается |
| Начальная стадия вросшего ногтя | Тампонада ватным жгутом, тёплые ванночки | Выраженный отёк, гной, боль при ходьбе |
| Изменение цвета ногтя после удара | Наблюдение, холод в первые сутки | Почернение распространяется, боль нарастает |
Ситуации, требующие обращения к специалисту: вросший ноготь со II стадии (выраженный отёк валика, боль, сукровица или гной) требует консультации подолога для установки коррекционной системы, самостоятельные попытки вырезать вросший край опасны инфицированием и усугублением проблемы; грибковая инфекция (изменение цвета ногтя на жёлтый, утолщение, расслоение, шелушение кожи между пальцами, зуд) требует соскоба для точной диагностики и назначения противогрибковых препаратов дерматологом или подологом.
Мозоли и натоптыши с болевым синдромом, стержневые мозоли, множественные образования удаляет подолог аппаратным методом: самостоятельное срезание лезвием, ножницами опасно глубокими ранами, инфицированием, усилением гиперкератоза. Бородавки требуют диагностики (дерматоскопия для исключения меланомы) и удаления деструктивными методами (криодеструкция, лазер), домашнее применение агрессивных средств (чистотел, уксусная эссенция) вызывает ожоги, рубцы, распространение вируса.
Боль в стопах, сохраняющаяся более 3–5 дней, усиливающаяся при ходьбе, сопровождающаяся изменением походки, требует консультации ортопеда для исключения деформаций, травм, воспалительных процессов. Резкая боль с невозможностью наступить на ногу, отёк, деформация — повод для неотложного обращения в травмпункт (возможен перелом, вывих).
Изменение походки (прихрамывание, шарканье, ходьба на носочках, заваливание стопы внутрь или наружу), жалобы на усталость ног после недлительной ходьбы (20–30 минут), отказ от активных игр требуют осмотра ортопеда для выявления плоскостопия, вальгусной или варусной установки стоп, неврологических нарушений. Раннее выявление (до 7 лет) позволяет скорректировать деформацию консервативными методами.
Профилактические осмотры подолога здоровым детям рекомендуются 1 раз в год для оценки состояния ногтей и кожи стоп, обучения родителей правильному уходу, своевременного выявления начальных изменений. При наличии факторов риска (плоскостопие у родителей, избыточный вес, занятия спортом более 3 раз в неделю, посещение бассейна) — каждые 6 месяцев.
Статистика показывает, что 60–70% родителей обращаются к подологу или ортопеду с проблемами стоп у детей только при выраженных симптомах (боль, гной, деформация), когда требуется длительное лечение. Профилактические осмотры выявляют начальные стадии патологий, которые корригируются за 1–2 визита.
При первых признаках грибковой инфекции (лёгкое шелушение между пальцами, изменение цвета края ногтя) не стоит ждать распространения процесса: раннее начало лечения сокращает курс терапии с 6–12 месяцев до 4–8 недель. При начальной стадии вросшего ногтя (лёгкое покраснение валика без гноя) подолог освобождает край за одну процедуру, на II–III стадии требуется установка коррекционной системы на 2–6 месяцев.
Родители могут выполнять профилактический массаж стоп, контролировать правильность обуви, следить за гигиеной, стимулировать физическую активность ребёнка. Но медицинские манипуляции (удаление гиперкератоза, обработка вросшего ногтя, диагностика грибка, коррекция деформаций) должен проводить специалист с медицинским образованием и опытом работы с детьми.
Как часто нужно показывать ребёнка подологу, если нет жалоб?
Здоровым детям без жалоб достаточно профилактического осмотра подолога 1 раз в год для контроля состояния ногтей и кожи стоп, обучения родителей правильному уходу. При наличии факторов риска (плоскостопие, избыточный вес, занятия спортом, посещение бассейна, грибок у членов семьи) — каждые 6 месяцев. Осмотр ортопеда проводится по графику диспансеризации: в 1, 3, 6, 12 месяцев, далее ежегодно. Если у ребёнка ранее были проблемы (вросший ноготь, грибок, мозоли), контрольные осмотры — раз в 3–6 месяцев для предотвращения рецидивов.
Проблемы стоп у детей решаются тремя путями: домашний уход подходит при лёгких симптомах (сухость, единичные заусенцы, лёгкое покраснение), но требует точного понимания границ безопасного вмешательства; обращение к детскому подологу даёт специализированную помощь при вросших ногтях, мозолях, гиперкератозе, грибковых инфекциях с диагностикой за 1–2 визита и эффективностью 85–95%, хотя не все регионы имеют таких специалистов; консультация ортопеда или дерматолога необходима при деформациях стоп, системных грибковых поражениях, но узкая специализация может потребовать дополнительных направлений. Наиболее рациональный подход — профилактические осмотры подолога раз в год для здоровых детей и раз в 6 месяцев при факторах риска (плоскостопие у родителей, избыточный вес, занятия спортом), что выявляет начальные стадии патологий и предотвращает развитие осложнений в 70–80% случаев. Раннее обращение при первых признаках проблемы (покраснение валика у ногтя, шелушение между пальцами, изменение походки) сокращает сроки лечения с 6–12 месяцев до 4–8 недель и снижает риск рецидивов с 30% до 5–10%.
Запишитесь на консультацию детского подолога для диагностики состояния стоп и получения индивидуальных рекомендаций по уходу. Имеются противопоказания, необходима консультация специалиста.
Об авторе: Ларец Анастасия Валерьевна — специалист в области подологии для взрослых и детей. Профессионально занимается диагностикой и лечением заболеваний стоп, включая грибковые поражения ногтей, вросшие ногти, мозоли и натоптыши. Применяет современные методики аппаратной обработки и консервативного лечения для комфортного решения подологических проблем у пациентов любого возраста.
